Το σύνδρομο πολυκυστικών ωοθηκών
Τι είναι;
Το Σύνδρομο των Πολυκυστικών Ωοθηκών (Polycystic Ovarian Syndrome – PCOS ή ΣΠΩ), αποτελεί συχνή ενδοκρινολογική διαταραχή, καθώς αφορά περίπου το 7% των γυναικών αναπαραγωγικής ηλικίας. Το ΣΠΩ αποτελεί το κυριότερο αίτιο υπερανδρογοναιμίας στις γυναίκες και κλινικά μπορεί να παρουσιασθεί ως υπερτρίχωση, ακμή, σμηγματόρροια ή απώλεια των τριχών της κεφαλής. Χαρακτηριστικό εύρημα του ΣΠΩ αποτελεί η ύπαρξη διογκωμένων ωοθηκών, με παρουσία πολλαπλών μικρών ωοθυλακίων στο υπερηχογράφημα (πολυκυστική μορφολογία).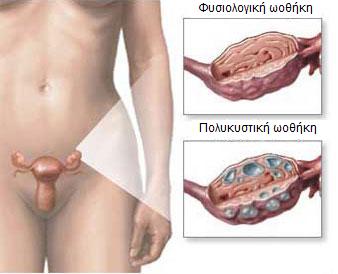
Η διάγνωσή του ΣΠΩ προϋποθέτει δύο από τα ακόλουθα τρία κριτήρια: α) διαταραχές του κύκλου, β) κλινική ή εργαστηριακή ένδειξη αυξημένης παραγωγής ανδρογόνων και γ) ύπαρξη στο υπερηχογράφημα ωοθηκών με πολυκυστική μορφολογία.
Ποιές εξετάσεις χρειάζονται για τη διάγνωση του ΣΠΩ;
Δεν υπάρχει μια συγκεκριμένη εξέταση για τη διάγνωση του ΣΠΩ. Ο ιατρός θα λάβει το ιστορικό, θα κάνει την κλινική εξέταση και πιθανώς θα ζητήσει κάποιες εξετάσεις για να αποκλείσει άλλες παθήσεις. Η κλινική εξέταση περιλαμβάνει έλεγχο για αυξημένη τριχοφυΐα και γυναικολογική εξέταση για πιθανή διόγκωση των ωοθηκών. Επίσης, περιλαμβάνει υπερηχογράφημα, έτσι ώστε να διαπιστωθεί η ύπαρξη ωοθηκών με πολυκυστική μορφολογία. Ποσοστό 25% των γυναικών, οι οποίες εμφανίζουν πολυκυστική μορφολογία των ωοθηκών, δεν εκδηλώνουν κανένα άλλο στοιχείο του ΣΠΩ και επομένως, δεν καλύπτουν τα διαγνωστικά του κριτήρια.
Εργαστηριακές εξετάσεις που μπορεί να ζητηθούν:
- Τεστοστερόνη
- Άλλα ανδρογόνα: ανδροστενεδιόνη, DHEA-S
- Οιστρογόνα
- 17-υδρόξυ-προγεστερόνη
- FSH & LH
- TSH
- Προλακτίνη
- Κορτιζόλη
- Γλυκόζη νηστείας
- Ινσουλίνη νηστείας
- Λιπίδια (χοληστερόλη, τριγλυκερίδια, HDL)
- Καμπύλη γλυκόζης
Το ΣΠΩ συνδέεται με αυξημένο κίνδυνο: διαβήτη, υπέρτασης, παχυσαρκίας, καρδιαγγειακής νόσου, μεταβολικού συνδρόμου
Σύνδρομο πολυκυστικών ωοθηκών
Συμπτώματα
Το ΣΠΩ χαρακτηρίζεται από ετερογένεια, δηλαδή μπορεί να εμφανίζεται με μια ποικιλία συμπτωμάτων σε μεγαλύτερη ή μικρότερη βαρύτητα που μεταβάλλονται στο χρόνο. Τα κυριότερα συμπτώματα του ΣΠΩ αποτελούν:
Υπερτρίχωση – Ακμή
Υπερτρίχωση είναι η υπέρμετρη ανάπτυξη τριχών με κατανομή ανδρικού τύπου (άνω χείλος, μάγουλα, στήθος, θηλές των μαστών, μέση γραμμή της κοιλιάς, εσωτερική πλευρά των μηρών). Άλλα σημεία μπορεί να είναι η ακμή, η σμηγματόρροια και η απώλεια των τριχών της κεφαλής. Υπερτρίχωση παρατηρείται στις δύο από τις τρεις γυναίκες με υπερανδρογοναιμία. Η απουσία της υπερτρίχωσης στις υπόλοιπες γυναίκες με υπερανδρογοναιμία οφείλεται στη χαμηλότερη ευαισθησία των θυλάκων των τριχών και των σμηγματογόνων αδένων στα ανδρογόνα.
Ανωοθυλακιορρηξία
Παρατηρείται στις δύο από τις τρεις γυναίκες με ΣΠΩ, ανεξάρτητα από την ηλικία. Οι ακόλουθες διαταραχές της εμμήνου ρύσεως αποτελούν εκδηλώσεις ανωοθυλακιορρηξίας:
- Πρωτοπαθής αμηνόρροια, δηλαδή η μη έναρξη της έμμηνης ρύσης έως την ηλικία των 15 ετών
- Αραιομηνόρροια, δηλαδή η παρουσία λιγότερων από οκτώ κύκλων το χρόνο
- Δευτεροπαθής αμηνόρροια, δηλαδή χρονικό διάστημα μεγαλύτερο των 90 ημερών χωρίς έμμηνο ρύση
- Συχνομηνόρροια, δηλαδή αιμορραγίες από τον κόλπο σε διαστήματα μικρότερα των 21 ημερών
- Υπερμηνόρροια, δηλαδή αιμορραγία με διάρκεια μεγαλύτερη των 7 ημερών.
Όταν ο κύκλος έχει φυσιολογική διάρκεια, αυτό δεν σημαίνει απαραίτητα ότι υπάρχει και ωοθυλακιορρηξία. Στα πρώτα δύο χρόνια από την εμμηναρχή, το 50% περίπου των κύκλων είναι ανωοθυλακιορρηκτικοί. Οι κύκλοι αυτοί χαρακτηρίζονται από απουσία προεμμηνορρυσιακών συμπτωμάτων, όπως πόνος και ευαισθησία των μαστών. Η παρουσία ή η απουσία ωοθυλακιορρηξίας, εκτός από τα πιθανά συνοδά κλινικά σημεία, είναι δυνατό να ελεγχθεί είτε με το υπερηχογράφημα, είτε με εργαστηριακές εξετάσεις.
Παχυσαρκία
Παρατηρείται στο 50% των γυναικών με ΣΠΩ και συχνά αποτελεί την πρώτη εκδήλωσή του. Είναι δυνατό να παρουσιαστεί νωρίς κατά την εφηβεία, ακόμη και στην προεφηβική ηλικία. Η παχυσαρκία μπορεί να αποτελεί το μοναδικό σημείο στην εφηβεία, έως ότου το ΣΠΩ εκδηλωθεί πλήρως. Συνήθως, η παχυσαρκία είναι κεντρική (ανδρικού τύπου) με ανώτατο όριο περιφέρειας της μέσης τα 88 εκατοστά. Το ΣΠΩ αποτελεί την πιο συχνή ενδοκρινοπάθεια, που οδηγεί είτε σε παχυσαρκία, είτε σε παθολογική κατανομή του λίπους στις γυναίκες.

Άλλα συμπτώματα
Σπάνιο, αλλά χαρακτηριστικό κλινικό σημείο αποτελεί η μελανίζουσα ακάνθωση, που έχει την εικόνα καφέ κηλίδων ή γραμμών, σε περιοχές του δέρματος με πτυχές (αυχένας, μασχάλες, κάτω από τους μαστούς, βουβωνικές πτυχές). Μερικές φορές, η μελανίζουσα ακάνθωση μπορεί να αποτελεί την πρώτη εκδήλωση του ΣΠΩ.
Το μεταβολικό σύνδρομο είναι επίσης εκδήλωση της αυξημένης αντίστασης στην ινσουλίνη. Σύμφωνα με έναν ορισμό, ως μεταβολικό σύνδρομο ορίζεται ο συνδυασμός τριών τουλάχιστον από τα παρακάτω σημεία: κεντρική παχυσαρκία, αρτηριακή υπέρταση, υψηλά τριγλυκερίδια, χαμηλή HDL-χοληστερόλη και υψηλά επίπεδα γλυκόζης ορού. Από μελέτες σε έφηβες με ΣΠΩ, βρέθηκε ότι το 25% εκδήλωσε μεταβολικό σύνδρομο, ποσοστό τρεις φορές υψηλότερο από το αναμενόμενο για την ηλικία και το σωματικό βάρος.
Πως εξελίσσεται το ΣΠΩ με την πάροδο του χρόνου;
Συνήθως το ΣΠΩ παρουσιάζεται κλινικά κατά την εφηβική ηλικία. Οι διαταραχές της έμμηνης ρύσης είναι δυνατό να αρχίζουν από την εμμηναρχή ή να εμφανισθούν αργότερα, συχνά μετά από αύξηση του σωματικού βάρους. Επίσης, είναι δυνατόν οι διαταραχές της έμμηνης ρύσης να παρουσιάζονται ως πρωτοπαθής αμηνόρροια, δηλαδή καθυστέρηση της έναρξης της περιόδου έως την ηλικία των 15 ετών. Πρόδρομος του ΣΠΩ κατά την προεφηβική ηλικία, μπορεί να είναι η οφειλόμενη σε επινεφριδιακή υπερανδρογοναιμία πρώιμη αδρεναρχή, η οποία χαρακτηρίζεται από την εμφάνιση τρίχωσης στις περιοχές του εφηβαίου και της μασχάλης, πριν από την ηλικία των οκτώ ετών. Η εμφάνιση των συμπτωμάτων του ΣΠΩ σε μεγαλύτερη ηλικία, η γρήγορη επιδείνωσή τους, η παρουσία σημείων αρρενοποίησης, όπως βάθυνση της φωνής και αύξηση της μυϊκής μάζας, είναι ανησυχητικά σημεία που επιβάλλουν άμεση εκτίμηση από ενδοκρινολόγο και γυναικολόγο, ώστε να αποκλεισθούν όγκοι των επινεφριδίων ή των ωοθηκών.
Έχω λοιπόν ΣΠΩ, όπως και χιλιάδες άλλες γυναίκες. Τι πρέπει να κάνω;
Το ΣΠΟ συνδέεται με αυξημένο κίνδυνο: διαβήτη, υπέρτασης, παχυσαρκίας, καρδιαγγειακής νόσου, μεταβολικού συνδρόμου (αυξημένης χοληστερόλης και τριγλυκεριδίων, και ελαττωμένης HDL, της λεγόμενης «καλής» ή προστατευτικής χοληστερόλης). Επίσης, επειδή στις γυναίκες με ΣΠΩ εμφανίζεται συχνά ανωοθυλακιορρηξία αυξάνει πιθανώς ο κίνδυνος εμφάνισης καρκίνου της μήτρας. Τέλος, μια γυναίκα με ΣΠΩ μπορεί να έχει δυσκολίες στο να πετύχει εγκυμοσύνη, ενώ, όταν αυτή συμβεί, έχει αυξημένο κίνδυνο εμφάνισης αποβολών, διαβήτη και αρτηριακής υπέρτασης κατά την κύηση.
Αντιμετώπιση
Η αντιμετώπιση της γυναίκας με ΣΠΩ είναι εξατομικευμένη. Σε γενικές γραμμές, ακολουθεί έναν από τους παρακάτω τέσσερις άξονες, ανάλογα με το προεξάρχον πρόβλημα:
- Αντιμετώπιση της υπερτρίχωσης και / ή της ακμής
- Αντιμετώπιση της υπογονιμότητας
- Αποκατάσταση του κύκλου και αποτροπή της υπερπλασίας του ενδομητρίου και του κινδύνου εμφάνισης καρκίνου της μήτρας
- Βελτίωση παραμέτρων κινδύνου για μεταβολικό σύνδρομο
Στην πρώτη γραμμή της αντιμετώπισης βρίσκεται η προσπάθεια για αλλαγή τρόπου ζωής. Σε πολλές περιπτώσεις, απώλεια βάρους της τάξης του 5% μπορεί να οδηγήσει σε φυσιολογικούς κύκλους. Η σωματική άσκηση μπορεί να βοηθήσει στην περαιτέρω ελάττωση των επιπέδων γλυκόζης και της αντίστασης στην ινσουλίνη.
Εάν στόχος είναι η επίτευξη φυσιολογικής περιόδου, ο γιατρός μπορεί να συνταγογραφήσει αντισυλληπτικά δισκία χαμηλής δοσολογίας, που συνδυάζουν οιστρογόνα με προγεσταγόνο ή προγεστερινοειδές. Έτσι, ελαττώνεται η παραγωγή των ανδρογόνων, σταματά η συνεχής επίδραση των οιστρογόνων στη μήτρα και ελαττώνεται ο κίνδυνος εμφάνισης καρκίνου του ενδομητρίου.
Εάν το πρόβλημα εντοπίζεται κυρίως στην αυξημένη τριχοφυΐα, μπορεί να χρησιμοποιηθούν αντι-ανδρογόνα, όπως η οξεϊκή κυπροτερόνη και η σπιρονολακτόνη, που ανταγωνίζονται τη δράση των ανδρογόνων. Αυτές οι ουσίες δεν πρέπει να χρησιμοποιούνται, εάν υπάρχει επιθυμία κύησης.
Στην αντιμετώπιση του προβλήματος της αντίστασης στην ινσουλίνη, θέση έχουν οι ευαισθητοποιητές, δηλαδή ουσίες όπως η μετφορμίνη - ένα φάρμακο που χρησιμοποιείται και στο διαβήτη - που βοηθά στη χρήση της ινσουλίνης από τους περιφερικούς ιστούς.
Σε βάθος χρόνου, ο σημαντικότερος στόχος της θεραπείας είναι η αντιμετώπιση του κινδύνου εμφάνισης καρδιαγγειακής νόσου, στις περιπτώσεις όπου συνυπάρχουν παχυσαρκία, αυξημένη χοληστερόλη, διαβήτης και υπέρταση.
Εάν τέλος στόχο αποτελεί η επίτευξη γονιμότητας, μπορεί να χρησιμοποιηθούν φάρμακα που αποκαθιστούν την ωοθυλακιορρηξία, όπως η κιτρική κλομιφένη ή οι γοναδοτροπίνες, μια απόφαση που λαμβάνεται από ιατρούς με ειδική εμπειρία σε θέματα υποβοηθούμενης αναπαραγωγής. Σε ειδικές περιπτώσεις, λύση μπορεί να αποτελέσει και η λαπαροσκόπηση, με την ηλεκτροκαυτηρίαση της επιφάνειας των ωοθηκών.